Mamografía
Mamografía
La utilidad de la mamografía para la detección de cáncer de mama en mujeres asintomáticas está bien establecida. Sin embargo existe una gran dosis de controversia acerca de la edad de inicio y la frecuencia con la que debe hacerse; la que persiste a pesar de recientes estudios a gran escala que ha producido recomendaciones oficiales que no han sido universalmente aceptadas.
Historia
La mamografía es una estudio especial con rayos X (radiografía) cuya historia comienza en Alemania con Albert Salomon y su estudio de 3000 piezas de mastectomía; reimpulsado por Raúl Leborgne en 1945 en Uruguay quien descubre los signos de cáncer oculto en mama y comienza a usar los principios básicos de un mamógrafo moderno.
En 1966 C. Gros en Francia lanza el primer aparato de rayos X dedicado a mamografía, siendo introducido en EU en 1967. Desde entonces no han dejado de desarrollarse los detalles técnicos que permiten una imagen de mejor calidad y con menor exposición a radiación; hasta llegar a la mamografía digital que permite perfeccionar la imagen, transmitirla a cualquier parte para obtener otras opiniones e incluso auxiliarse de análisis computarizado como una segunda opinión radiológica.
Seguridad del Examen
Una de las condiciones para reducir la cantidad de Rayos X necesaria para una buena imagen es reducir el espesor por lo que a pesar de las mejoras técnicas no se ha podido dejar de usar la compresión del seno. Sin embargo hay seguros incorporados al equipo para que la máxima compresión ejercida no cause daños al seno, por lo que a pesar de ser un poco incomoda, no representa riesgo de daño.
En cuanto a la radiación recibida, la dosis estándar por mamografía es de 4.5 miliGray; de acuerdo al conocimiento actual el riesgo de desarrollar un cáncer debido a esa exposición es mínima. Sin embargo debido a que la mayoría de las mujeres a quien se les hace mamografía nunca desarrollará un cáncer, cualquier nivel de exposición debe estar bien justificado; y por eso se busca reducir al mínimo necesario el número de mamografías que una mujer tendrá en la vida. Por el contrario estas precauciones sobran cuando se investiga una probable anormalidad detectada por historia o examen médico. Hay evidencia en desarrollo que la mamografía digital va a contribuir a disminuir la dosis de radiación para cada examen.
[wpvideo HJwQJme6]
Indicaciones de Mamografía
La mamografía se indica con poca frecuencia antes de los 35 años, en parte porque la consistencia del seno antes de esa edad no permite una imagen adecuada.
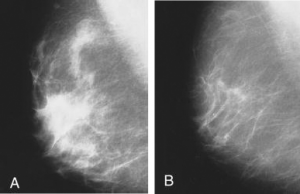 A. Aspecto usual de una mama antes de los 35 años, es difícil observar tumores pequeños creciendo en las zonas densas blancas)
A. Aspecto usual de una mama antes de los 35 años, es difícil observar tumores pequeños creciendo en las zonas densas blancas)
B. Mama menos fibrosa, más frecuente arriba de los 40 años, mejor utilidad diagnóstica de la mamografía.
Las principales indicaciones son:
- Presencia de hallazgos tales como: masas (bolitas), engrosamientos de piel (aspecto de piel de naranja), hundimiento del pezón o de otra parte del seno, salida de líquido diferente a leche por el pezón o eczema del mismo.
- Screening (examen para detección de casos en mujeres que no tienen síntomas) para cáncer de mama
- Seguimiento de pacientes que han tenido previamente cáncer de mama.
- Guía para biopsia o localización preoperatoria de lesiones no visibles por ultrasonido (como por ejemplo microcalcificaciones).
 Ejemplo de cuatro imágenes de cáncer de mama, que justifican y sirven de guía para toma de biopsia.
Ejemplo de cuatro imágenes de cáncer de mama, que justifican y sirven de guía para toma de biopsia.
Mamografía para Screening de Cáncer de Mama
El United States Preventive Services Task Force (USPSTF) o Grupo de Trabajo sobre Servicios Preventivos en EU; es un grupo de expertos en varias especialidades y de diferentes centros que no son empleados del gobierno y que analizan evidencia par presentar recomendaaciones.
Este grupo cambio las recomendaciones de screening que habían propuesto en 2002, cuando se hablaba de mamografía anual o cada dos años y a partir de los 40 años. Proponiendo en 2009 las siguientes guías:
- Para la población en general, se recomienda iniciar la mamografía a los 50 años hasta los 74 años, cada dos años.
- Entre los 40 y 50 años la recomendación de mamografía se debe individualizar, considerando factores de riesgo como la presencia de mutaciones genéticas conocidas o historia de radioterapia que haya incluido senos.
- Después de los 75 años no hay suficiente evidencia para emitir recomendaciones.
El aval de agencias como NCI-NIH o el mismo CDC a estas recomendaciones no han bastado para vencer la resistencia de profesionales de la salud, fundaciones e incluso sociedades como la American Cancer Society. Por lo que se conserva a 2012 el uso extendido de mamografía anual a partir de los 40 años independientemente de los factores de riesgo.
Al final la posición del Gobierno de EU, según se lee en womenshealth.gov, es la siguiente: “El NCI recomienda que las mujeres de 40 años o mayores tengan una mamografía de screening cada uno a dos años. Dependiendo de factores como la historia y la salud general su doctor puede recomendar una mamografía antes de los 40 o con más frecuencia.”. La traducción es nuestra porque sólo aparece en el sitio en inglés.
Y ústed ¿Qué opina? ¿Qué le queda claro y qué no?. Escríbanos y compartanos su parecer